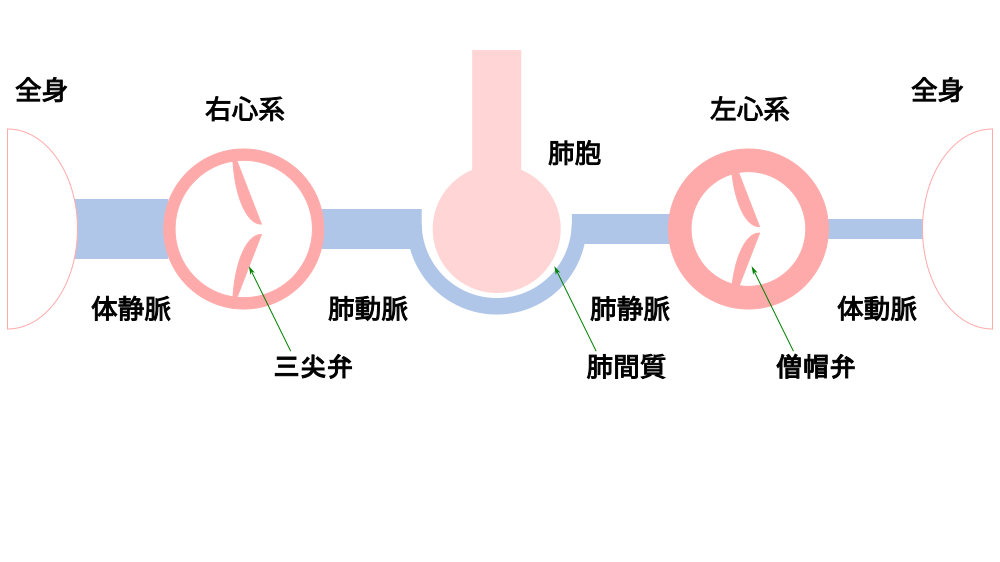
前回の、右心不全と左心不全の違いと同様のシェーマを用いながら、今回は肺胞レベルに着目してみます。改めて前回と同じシェーマを提示しますね。
肺水腫の病態 ARDSとの違い
そもそも疾患概念とかって、闇雲に覚えても仕方ありません。実践では役立ちませんし、国家試験でも最近は病態の理解を問われるので丸暗記勉強ではいかんでしょうね。
のて、敢えて、診断基準のコピペはしません(面倒だし)。
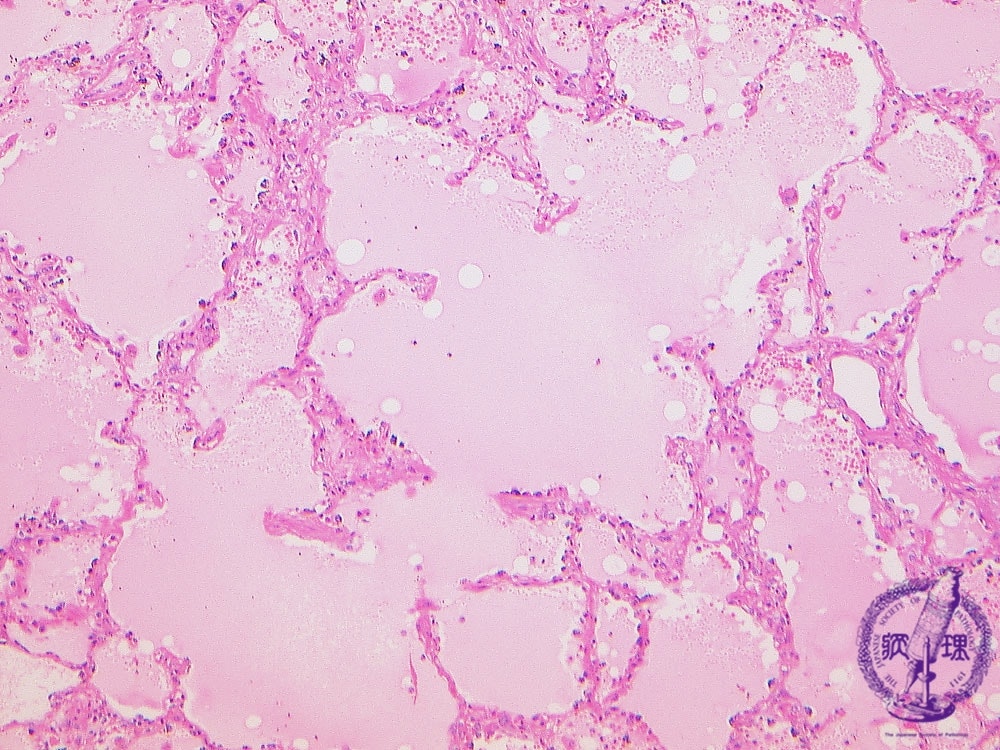
そもそも肺水腫ってどうなっているのでしょうか?病理画像では、
肺胞が肺胞腔は液体(淡いピンク色)で満たされていますね。
シェーマで単純化すると、
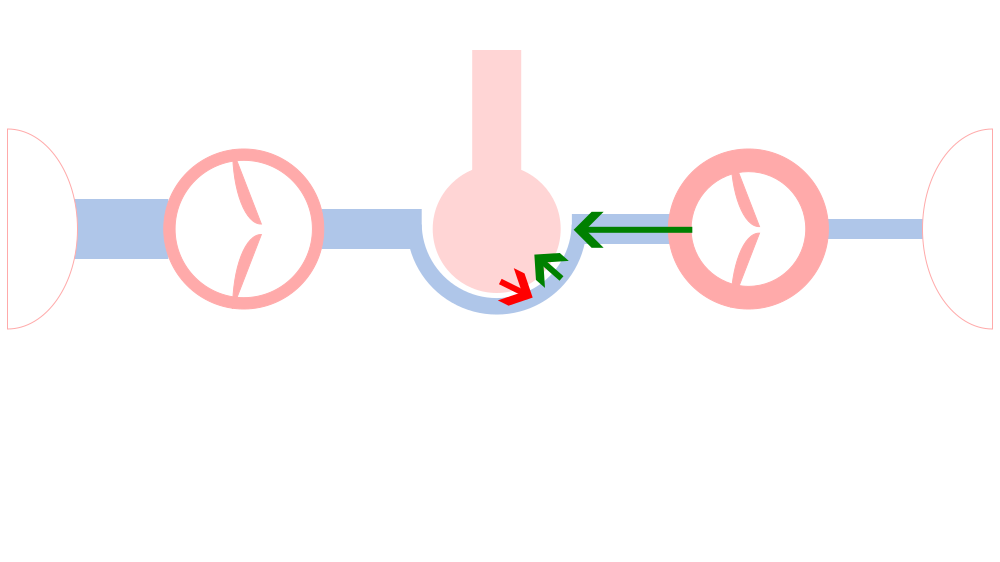
左心不全に由来する圧(緑)と、血漿浸透圧などのために肺胞から水を引く圧(赤)とのバランスが崩れ、緑>赤となると、肺水腫となります。めっちゃ単純な説明です。
これまた単純ですが、左心不全がないのに、炎症や感染などにより緑>赤となるのが、ARDSです。
ARDSと肺水腫を区別できる要素はなにか、わかりますか?
それが、肺動脈楔入圧(PCWP) です。
私も疑問に思い再度検索したのですが、Pulmonary Capillary Wedge Pressureの、IndicationsのMeasurement of the PCWPにおいて、
- Differentiate between cardiogenic pulmonary edema and noncardiogenic pulmonary edema
- Confirm the diagnosis of pulmonary arterial hypertension
- Assess the severity of mitral stenosis
- Differentiate between different forms of shock
- Measure key hemodynamic parameters and assess response to therapy
って書かれてました。
PCWPを非侵襲的に測定する方法**肺動脈弁拡張末期圧(PR-EDPG)**しかないです。(測定の限界はあること Pubmeで引っ掛けたURLを貼ること、PR-EDPGで近似できるのかという詳細な議論は省きます。)
そこでPEEP 陽圧換気とは
循環に関しての陽圧について着目します。陽圧換気が
-
前負荷への影響
- 胸腔内陽圧による静脈還流の低下
- 心臓の外表面に掛かる陽圧による心臓の拡張性の低下による心室充満の低下
- 陽圧換気による肺血管抵抗の上昇
- 右室の拡張により心室中隔が左室を圧排することによる左室充満の低下
-
後負荷への影響
- 胸腔内陽圧が経壁圧を減少させ後負荷を減少させる(要するに胸腔から心臓を圧すということ)
などがあります。ICUブック参照。
つまり、前負荷の減少と後負荷の減少のバランスによって心拍出量が決まるということです。
肺水腫については、肺血管抵抗の上昇にとくに着目したいですね(他の要因を低く評価するわけではありません)。
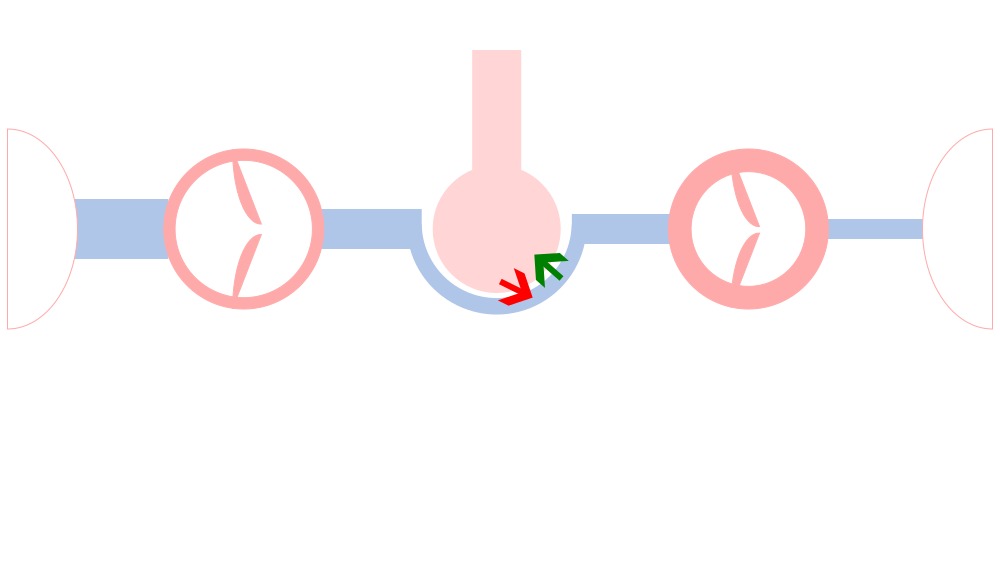
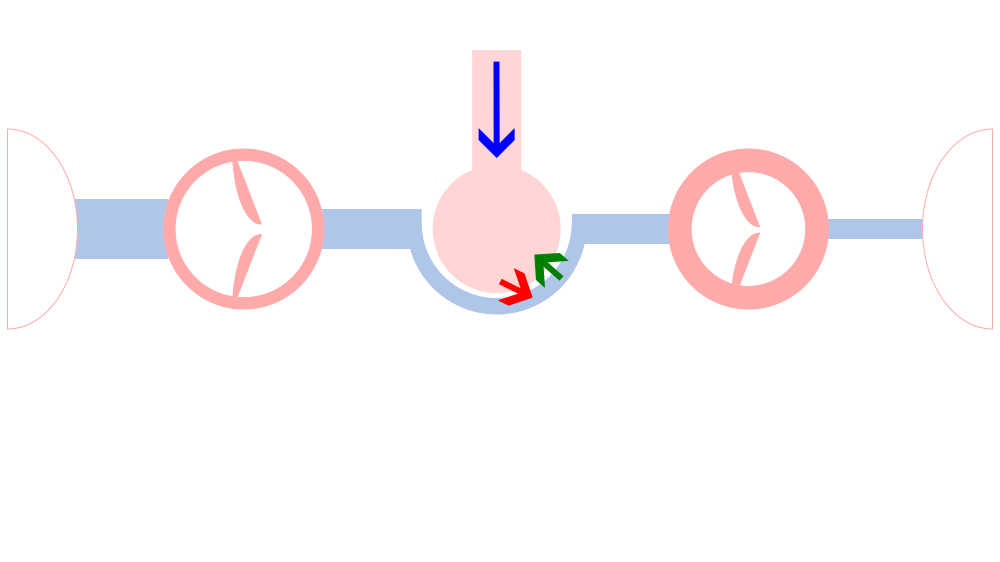
ここで改めてシェーマを提示します。
ごく単純化した図ですが。青矢印の圧が、PEEP、陽圧換気、です。左心不全による圧に拮抗している様子がわかるでしょうか。
まとめ
肺胞レベルでの圧の動きに着目して、肺水腫からARDSまでの病態について切ってみました。疾患概念などは成書にありますのでそちらを参照していただくとします。
ある程度の病態を把握しておかないと、*「圧をかける」*とかいう発言を漠然として仕舞いがちですが、それはいけません。
再度、申し上げますが、PCWPの心エコーでの測定はかなり微妙な記述なんで、またUpDateしていくかもしれません。また、肺メカニクスにかかわるPEEPについてはここではまだ論じておりませし、私の中では、「肺血管抵抗の上昇と胸腔内圧の上昇」のどちらが循環に影響をあたえる要因として強いのかが疑問です。この点、もしわかる方がいたら教えてほしいです。
「PR-EDPGによりPCWPを代用していいのか?いけないのか?」についてもご意見をお待ちしております。
よろしくお願いします。
参考文献
Dr.竜馬の病態で考える人工呼吸管理〜人工呼吸器設定の根拠を病態から理解し、ケーススタディで実践力をアップ!
Pulmonary Capillary Wedge Pressure
,etc.